パシフィックニュース
変形性膝関節症の保存療法と運動療法(有酸素運動)
装具
リハビリテーション
川村義肢株式会社営業本部技術推進部 西野 誠一(義肢装具士)
2016-08-01
交通事故やスポーツ外傷などによるものだけでなく、、中高年に加えて日常生活の中で発生する膝の痛みを抱えておられる方も多いと思います。今回は、変形性膝関節症の保存療法と運動療法(有酸素運動)をテーマにpostgresグループ・川村義肢株式会社・西野(義肢装具士)による執筆です。
1.はじめに
変形性膝関節症(Osteoarthritis)以下、OAは日本においてその患者数は約2530万人とも言われ、有症状患者数は800万人とも言われている。その中でも男性860万人・女性1,670万人で有意に女性の方が多いとされており、40歳代においては女性の半分(5割)が罹患されているとしている。1) 厚生労働省の平成19年度国民生活基礎調査の結果2)と、ROAD(Research on Osteoarthritis Against Disability)プロジェクト1)・3)より以下の事が明らかになっている。「高齢者が要支援になる原因の1位、要介護になる原因の4位が関節疾患であり、運動器の障害が高齢者の生活の質(quality of life : QOL)を著しく障害している。」⇒【変形性膝関節症 理学療法診療ガイドラインより引用】
そして、世界保健機構(WHO)に呼応し、日本では2000~2010年を『運動器の10年』とし、2000年に「骨と関節の10年」日本委員会として発足し、変遷を経て2016年には「委員会」から「公益財団法人 運動器の10年・日本協会」が設立され、我々が所属する「一般社団法人 日本義肢装具士協会」もその参加団体として名を連ねている。その後、上記の事を踏まえて、加齢に伴う筋力の低下や関節や脊椎の病気、骨粗しょう症などにより運動器の機能が衰えて、要介護や寝たきりになってしまうこと、またそのリスクの高い状態を表す言葉を、公益社団法人 日本整形外科学会は「ロコモティブシンドローム(ロコモ:運動器症候群)」として提唱し4)、高齢化が急激に進むわが国の現状において、ますます重要度が増してきている。
また、OAにおいては代表的な国際学会とその機構:OARSI(Osteoarthritis Research Society International )から2008年に『診療ガイドライン(2010年改訂)5)』が発表されており、その後、英国の国営医療保険制度NHSの中のNICE(National Institute for Health and Clinical Excellence) 6)が、そして、米国のAAOS(American Academy of Orthopaedic Surgeons) もガイドラインを公表7)し、日本においては2012年に日本整形外科学会(JOA)変形性膝関節症委員会による治療(全般・非薬物療法・薬物療法・外科的療法)が策定され、それぞれに対して推奨度が策定されている。(表1)
(表1)
2.社会的・経済的背景
1)内閣府ホームページに拠ると『高齢化率』は2015年度統計で、2007年:21%から25.1%の4%上昇している。6年間で約4%であるが、2014年度は24.1%で有るため、1年で1%とその上昇率は高い。また、将来推計で2060年(H72年)では40%に達すると推定されている。この様な人口動態の変化は既に地方都市では報告されているように始まっている。そして高齢化による運動器疾患の増加も報告されており、疫学調査では65歳以上の日本人の約20%、英国人の約50%が、次項で示すKellgren-Lawrence(K-L)分類のgradeⅡ以上の膝関節OAであると報告されている8)9)
2)内尾10)はオルソタイムズ2009年_号外への投稿の中で「経済的な面から見たOA」の項において、米国の1999年のデータでは全関節炎による経済損失は約27兆円であり、このうち膝関節OAによる損失は約10兆円になると示され、日本には推計データはないが人口比に当て嵌めると膝関節OAによる経済損失は約5兆円になると推測される(http://www.usbjd.org/)。また、2007年度の医療費総額はおよそ33兆4000億円(厚生労働省平成19年度医療費動向)であるが、このうちOAにかかる医療費を概算すると8000億円程度と見られると述べている。
3)もう一点は、高齢化社会が生み出した、介護保険料の増大である。要介護を減らすためには、要介 護・要支援状態に移行する大きな要因である骨関節疾患や骨折・転倒を防ぐ必要がある。運動器は動かさないと、急速に退化し、脆弱化する。その結果、運動器不安定症となり、転倒リスクが高まるといわれている。転倒の結果、骨折したり外傷を負ったりすると、さらに運動器の機能低下を招き、次項で示すような「負の連鎖」がおこる事となる。
3.症状・原因(機序)及び進行度分類
日本では内側型OAが多く、その他には外側型OA、膝蓋大腿関節の外側が悪くなる膝蓋大腿関節型OAに分けられる。内側型OAは内反変形などにより内側関節面への荷重が増加するという傾向がある。日本人に内側型OAが多いのはそれ以前に日本人の40代以降女性の約80%~90%とも言われるO脚変形が一つの原因といわれている。何故日本人にO脚変形が多いかは様々論じられているが、明確にこれと云う原因は特定されていないというのが現状ではないかと考える。OAとなる成因として、「一次性」と「二次性」に分けられ、多くは、加齢変化と筋肉の衰えや肥満、無理な動作などの多くの要因が絡みあって膝の負担となり、膝の関節軟骨が擦り減って炎症を起して発症すると言われている。このような明確な原因が無いものを「一次性」といい、一方、怪我や病気など原因が明確なものを「二次性」と呼ばれている。
〇 一次性OAの要因・因子として、
・遺伝子
・女性、加齢、肥満、筋肉の衰え
・膝関節の負担の大きいスポーツ習慣
・O脚・X脚などの下肢変形
〇 二次性OAの要因・因子として、
・膝関節周囲の骨折や捻挫、関節軟骨の損傷
・膝関節靭帯損傷、半月板損傷、反復性膝蓋骨脱臼、大腿骨、内・外顆骨壊死
また、これら上記の要因・因子が重なり合って、或いは次の図1)に示すような、「負の連鎖」が起こり、益々膝関節OAは進行を重ねていく事となると考えられる。
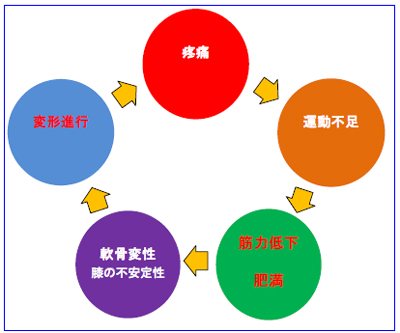
図1) 変形性膝関節症の機序・負の連鎖
これらの事から、病院やクリニックにて「検査1~4」と5の理学所見による評価を行ない、診断となる。
1.単純X線撮影 :膝の骨の変形の度合いを調べる。(※図2_K-L分類)
2.関節液検査 :膝の炎症度合いにより注射器で関節液を抜き取りその性状により病気の判定をする。
3.MRI検査 :関節軟骨、半月板や骨内の病変の有無を調べる。
4.血液検査 :関節リウマチではCRP(炎症反応)やリウマチ因子が陽性となる事が多く、一方OAでは通常CRPや
リ ウマチ因子は陰性となる。
(図2_K-L分類)/【Japan Medical Journal 日本医事新報社、Jmed27号「むくみと膝関節痛」、P27から引用】
5. 理学療法科による理学所見(客観的評価)による診断・評価の実施:
1.下肢アライメントの評価/2.疼痛評価/3.関節可動域評価/4.膝関節周囲金の筋力評価
5.股関節・足関節・足部周囲筋の筋力評価/6.歩行の評価(歩行速度・ケイデンス・ストライド)
7.下肢関節の運動学的変化、生活機能の評価など。
4.膝関節OAの治療方法
治療方法としては、大きく分けて、1)外科的(観血的)療法と、2)保存療法に分かれ、この項では保存 療法の中の主に「装具療法と運動療法」を報告するので、1)の外科的療法は簡単に述べる。
1) 外科的(観血的)療法 :
外科的療法には、1 関節鏡視下郭清術(デブリードマン) 2 高位脛骨骨切り術(HTO) 3 人工膝関節置換術(TKA/UKA) 4骨軟骨移植術(OCG)などがあり、
1. 関節鏡視下郭清術(デブリードマン)は、関節の変形が高度(重度)ではなく、半月板の損傷や滑膜炎が痛みの主な原因となっている場合に、痛んでいる半月板を部分的に切除したり、炎症性の滑膜を切除する手術である【図3】。 その効果は最近疑問視される報告11)が散見され、以前ほど行われなくなってきた。また、安易に半月板切除を行うとOA変化の進行を助長する可能性があることから、適応はロッキング、キャッチングなど明らかな半月板徴候が見られる症例に限定すべきであると泉ら12)は述べている。
【図3】
2. 高位脛骨骨切り術(HTO)は、O脚を矯正して、X脚気味にして、内側の傷んだ関節にかかる力を外側の健常な関節に分散させて、内側の痛みを改善させる手術として用いられる【図4】。 泉ら13)は比較的若年者で活動性の高い症例に有効な治療法とし、人工関節手術に比べて後療法に時間を要する事がデメリットの一つであるが、内固定材の発展によって短縮可能となっている。また、術前に問診や理学所見、画像診断を総合的に判断し、内側大腿脛骨関節に主たる疼痛源があること、逆に外側大腿脛骨関節や膝蓋大腿関節に疼痛源が無いことを十分に確認する必要があるとしている。また有用例として、田代ら14)は高齢者で手術をしてもスポーツ活動を継続したい患者にOWHTO を行ったところ、14例中13例でスポーツ復帰が可能であった。衝撃の強いスポーツ活動を希望することはOWHTOの積極的適応になると考えられると報告している。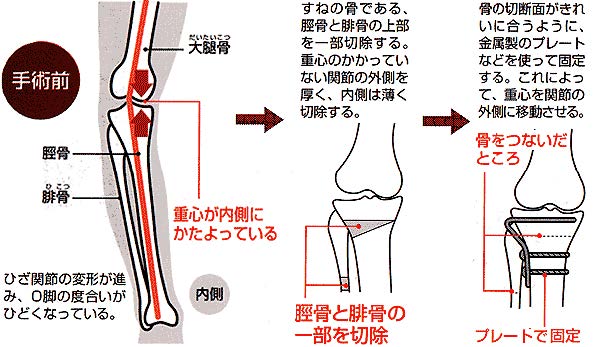
【図4】
3. 人工膝関節置換術(TKA/UKA)【図5】は、関節が大きく変形し痛みが取れなくなり、そのため歩行が困難になるなどが顕著に現れてきた場合に患者本人も決断されて施術される事が多いとされている。 人工膝関節全置換術(TKA)は、前述の泉ら15)は、膝OAの全てのコンパートメントの異常に対応できる手術であり、その長期成績は一般的に15年で90%以上16)と非常に安定している。最も件数が多い手術であるため痛みに関する研究データも多く、膝局所に関して言えば、痛みを感じる可能性のある組織を最も切除できる手術で、同時に下肢アライメントの矯正も可能であるため、他の手術と比べると除痛の確実性はより高いと考えられるとしている。 単顆型人工膝関節置換術(UKA)は内外側の大腿脛骨関節のいずれかを表面置換する人工関節手術であり、高位脛骨骨切り術(HTO)と同様に単一のコンパートメントが疼痛源と考える症例で、前十字靭帯の機能不全や15°以上の屈曲拘縮がなく、活動性の比較的低い高齢者が良い適応となると報告している。また、赤木17)はTKAやHTOと比べて明らかに低侵襲な点は捨てがたく、術後痛もすくないことから早期の機能回復が期待でき、適応や手術手技にエラーがなければその除痛効果はTKAに勝るとも劣らないと報告している。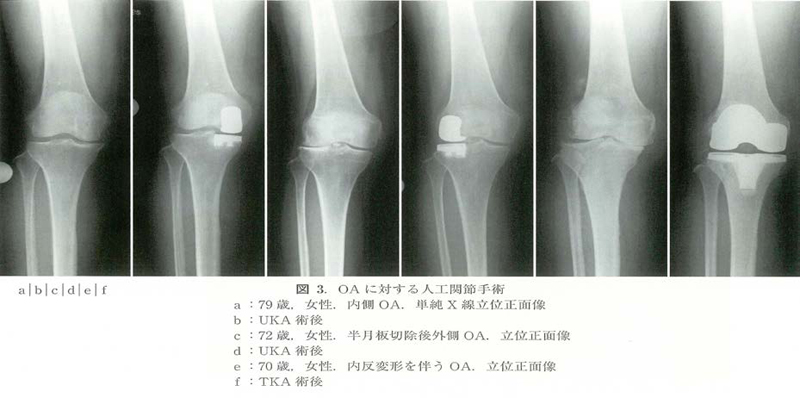
【図5、浜田大輔・西良浩一:高齢者膝痛の診断MB Orthop Vol29.No.3 -55.2016より引用】
4.骨軟骨移植術(OCG)は、膝関節の荷重面でない場所から直径4-7mm程度の骨軟骨柱を幾つか採取して欠損した軟骨部分に移植する方法で、別名モザイクプラスティーと呼ばれ、ここ10年で著しく進歩した最新の方法であるとの事。通常40歳以下の限局した軟骨欠損に特に適応があるという事と、広範囲の変形例や高齢の変形性膝関節症では残念ながら適応外であるとの事。今後の注目される「再生医療」として、自身の軟骨を培養して欠損部に移植する方法であるとのことですが、今回調べさせていただいた中ではまだまだこれからの治療であり、日本で公的医療保険の対象となっているのは、「外傷性軟骨欠損症」または「離断性骨軟骨炎」で、欠けた軟骨の面積が4c㎡以上の患者さんだということである。
以上、外科的治療については各雑誌、各医療機関や研究機関で記述されている事を極簡単に表記したが、あくまでもこの後で述べる「保存的治療」を行っても、症状の改善が得られない場合に最終手段としての外科的療法である事と、一旦手術をしてしまえば、痛みが改善して動ける可能性が高まり、その結果活動範囲が大きく広がり、患者自身のQOLは大きく改善する事が言われていることは我々POも実際に目の当たりにする事である。これらの外科的治療においては、社会的背景として、上の項で取上げた事以外には、40代・50代の働き世代の方においては外科的治療においては時間(期間)がかかると言う事も有り、その時間も取れず、定年を迎える歳以降に外科手術を受けられる方も多いと聞く。
2) 膝関節OAの保存的療法
さて、ここから本題となるが、上記の「外科的療法」は最終手段として行われる事が多く、やはり誰もが 自身の身体にメスを入れると云う事はしたくない というのが本音である。その為にも、これから述べる「保存的療法」を、「推奨grade」・「エビデンスレベル」を交えながら報告する。また、保存的療法の中には、1)運動療法、2)装具療法、3)薬物療法 に分けられ、先に挙げたNICEにおける膝関節OA治療目標では「患者教育」「減量」「運動療法」の3つをコア治療としているように患者教育の必要性のエビデンスレベルも高いとされている。
1)の運動療法に入る前に、膝関節OAの病態として捉えておかなければならない事として、「膝関節 異常運動」があり、内反変形などにより内側関節面への荷重が増加するという特徴がある。内側型膝OAにおける、疼痛・変形の原因は、生体的・力学的な要因から考えると、「内反モーメント(膝関節を内反させようとする力)」 と、「Lateral Thrust:ラテラル スラスト(立脚初期に膝が急激に外側方向に動揺する現象)」の二つであるといわれている。
1)の運動療法は、一番大きな膝周囲筋としての大腿四頭筋の訓練などで筋力強化を行い、関節を安定させ、荷重が内側と外側に均等に掛かるようにすることであり、前述の「OARSIガイドライン」では“非常に有効・有益”とされ、“推奨grade”は「A」とし、定期的な「有酸素運動」も“適切”とされている。また、筋力強化と有酸素運動における「AAOS」と「JOA」でもエビデンスレベルはどちらも「A」とされている。ただ、『どちらも継続して行えるかが鍵である!』 と、松田18)は2016年日本整形外科学会の指定講演「変形性膝関節症の保存療法」の中で述べている。
「膝関節OA患者には、定期的な有酸素運動,筋力強化訓練及び関節可動域訓練を実施し、かつこれらの継続を奨励する」 ⇒日本整形外科学会推奨度:94%(95%CI 88~100) 推奨度:A
(膝関節OA患者には、定期的な有酸素運動及び在宅での大腿四頭筋の筋力強化訓練の実施を奨励すべきであるという勧告は、21件中21件の既存ガイドラインで中心的に取上げられている勧告であり、13件のRCTを対象とした体系的レビュー及びMA(LoE Ⅰa)により裏付けられている。疼痛緩和に対するpooled ESは、有酸素運動(0.52)及び筋力強化訓練(0.32)とも中等度であった。)
有効性が認められた運動療法として、・大腿四頭筋訓練(座位・臥位)、・ハムストリング訓練、・股関節周囲筋群訓練、・足関節底背屈訓練、・腹筋・背筋訓練、・上腕二頭筋・大胸筋訓練、・スクワット・CKC exercise、・等速性運動による訓練、・セラバンドを用いた訓練、・歩行、・自転車、・水中運動などが挙げられている。
2)の装具療法は、主に2つのアプローチがあり、一つは足底に装着する「足底板療法」であり、もう一つは直接膝関節に装着する「膝装具療法」である。
・足底板(足底挿板)は内側型OAに対して、外側を高くした楔状タイプでその「傾斜角」によって内反モーメントを減少させ、進行の度合いも軽減させるといわれている。前述の松田18)はその講演の中で、Systematic Reviewにおいて、力学的には内反モーメントを軽度減少させ、その度合いは体重の重い人で減少は「大」で、あまり体重が重くない軽量になるほど減少は「小」という結果であると述べていた。足底板においては「AAOS」ガイドラインでは我々POには驚きの非推奨度「B」であるが、「JOA」ガイドラインで「B」、そして、「OARSI」ガイドラインにおいては「適切」とされている。また、後で挙げるが過去から様々な研究報告がなされている。
・膝装具は“軟性タイプ”と“硬性タイプ”があり、軟性タイプにはその変形度合いや痛みにより、長さ(大腿骨部から下腿骨にかけての)やアルミ支柱の入った物、コイル状のスパイラルステーの入った物、内反矯正を行う伸縮ベルトが装用されている物まで様々あるが、その効用においてのEBMやRCT・MAといった著明な研究は少ない。推奨gradeも「B」と云う結果であり、また“硬性タイプ”においては高価のわりには途中でのドロップアウトにより継続性が無いなど19)が報告されている。また、前述の松田もその講演の中で、装具療法の中でも特に膝のハードブレース(硬性膝装具)においては患者のコンプライアンスが悪く、“処方側(Dr)も提供側(PO)もアフターフォローの重要性”を述べている。
「軽度~中等度の内反または外反が見られる膝関節OA患者において、膝関節装具は、疼痛を緩和し、安定性を改善し、転倒リスクを低下させる。」
⇒日本整形外科学会推奨度:76%(95%CI 72~79) 推奨度:A
(膝関節装具の使用により、疼痛・硬直・身体機能が改善するというエビデンスはCochraneレビュー(LoE Ⅰa)、ならびに外反変形用装具の使用+薬物療法とネオプレンスリーブ+薬物療法及び薬物療法単独とを比較した1件のRCTから得られた。6ヶ月時点の評価において、WOMACスコアはネオプレーンゴムよりも外反変形用装具の使用により有意に改善した。膝関節装具については9件中8件の既存ガイドラインで推奨されている。)
2_1) 有酸素運動としてのノルディック・ウォーク(ウォーキング)
上記の如く、膝関節OAに対して、有酸素運動は推奨されており(推奨grade A)、その継続が大事であるといわれる中で、最近注目を浴びているのがメディカルポールを使用したノルディック・ウォークである。筆者も指導員の資格を得てウォーキングしている事も有り、ここに紹介する。
特に最近は、医療現場で、ロコモティブシンドローム対策/呼吸器リハビリテーション/心臓リハビリテーション/認知症予防対策や脳梗塞後のリハビリテーション/高齢者切断肢のリハビリテーションなどにと、取り扱われる頻度が増えてきている。これは、ノルディック・ウォークは両手にポールを持つので歩行時には3点支持、4足歩行となり上記の方々にも安心に取り組め、身体の90%を活用する全身運動となり、消費カロリーはUPするが両足(特に腰・膝・足首等の関節)に掛かる負担は大きく軽減できる点にある。
また、通常の「ウォーキング」や「速歩」よりも身体運動の強さを表す単位:メッツ(※注)は大きく、 生活習慣病の予防に“厚生労働省:健康づくりの運動指針”としてでている、週間必要運動量/週23エクササイズにおいても大変有効である。何よりも安全に歩けるという所が利点である。(図6)
|
|
-------------------------------------------------------------------------------
〇散歩⇒3メッツ 〇ウォーキング/速歩⇒4.3メッツ ★ノルディック・ウォーク⇒5.2メッツ
# メッツとは身体運動の強さを安静時の何倍に相当するかを表す単位で、何もしないでじっと
坐って安静にしている状態が1メッツである。
--------------------------------------------------------------------------------

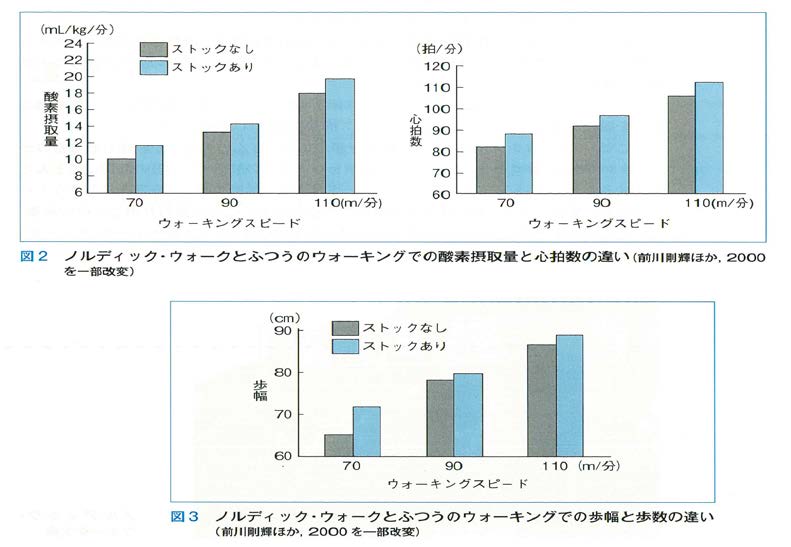
(図6 宮下充正,矢野英夫ら.ウォーキング指導者必携-Medical Walking-,P200南江堂_2013より引用).
因みに、一般的に効果的な有酸素運動は、心拍数120~140前後が理想とされ、その効果は運動開始後30分前後からになるといわれる。逆に心拍数150以上の運動は毛細血管への血流を悪くするため、体力づくりには不適であるとされる。また、有酸素運動における目標心拍数の計算方法は、<(220-年齢)×0.75~0.6>とされるので、参考にされたい。現在は簡易血圧計や心拍数の測れる時計型のものなど手軽に手に入るので、 その方の体力や或いは障害の程度によっても、個人でもグループでも簡単に取り組め、かつ安全に活動できる手段としてノルディック・ウォークは実際に見かける場面が増えてきている。
ノルディック・ウォークは両手にそのポールを持つことにより、低活動者や軽度片麻痺者・切断者といった障害を持たれる方にも安心して勧めることができるものであるが、ポールを歩行補助具【杖】とした場合には疼痛のある膝関節OA患者においては日整会推奨度:94%、grade A といったこともあり、膝関節にかかる内反モーメントの軽減や疼痛の軽減と、何よりも使用することにより運動を有効に行えるため、先に挙げた『負の連鎖』を防ぐことにもなると考える。
2_2 ) 装具療法
Ⅰ.膝関節OAに対する足底板(足底挿板)療法
上記の如く、膝関節に加わる内反モーメント・Lateral Thrustを減少させるための最もポピュラーな装具であり、内側型膝OAに対する外側ウェッジ(アウターウェッジ)型の足底挿板は弊社においてもDrからの処方は多く、外出時に靴の中に入れて装用する「靴敷き式」と室内外でも装用できる「ソックスタイプ」で、どちらのタイプもそれぞれの場面で使用されている。(図7) また、稀に外側型OAやX脚の方には、内側ウェッジ(インナーウェッジ)が処方される。
【図7 足底挿板(靴敷き式と室内外兼用タイプ)】
★足底挿板における報告は多く、全てを網羅する事はできないが、下記にいくつか紹介する。
・清水ら20)は、勤務先における1年間の足底挿板製作例280例(男性103例,女性177例)で、平均年齢が49.6±22.9歳の中で疾患は内側型OAが120例と最も多く、半月板損傷34例、扁平足25例、外反母趾12例、その他であり、効果判定はVAS評価にて装着前が平均4.8±1.6であったが、装着1週間後平均1.7±1.1と3.1の改善が見られた(P1)と報告している。
・小村ら21)は、内側型OAに対し、外側楔状足底板を装着すると、lateral thrustが減少し、保存的治療の有効性を示唆するものであると報告している。
・Hinmanら22)は、傾斜角5度の外側楔状足底挿板の使用で、瞬時での内転角と歩行時痛に高価があり、staticでは効果がなかったと報告している。
・前述の清水ら23)は、後足部回内外に着目し、Dynamic shoe insole system(DSIS)を用いて、動的アライメント改善の一つの方法と結論付けている。
様々な報告の中でも、第29回日本義肢装具学会学術大会(2013年佐賀大会)の中で講演頂いた、井原秀俊氏24)(九州労災病院センター長)の報告では、歩行時の典型的な内転モーメント(膝を内反させようとする力)は、歩行周期の15%に第1峰、45%に第2峰が来ることが知られており(図8)、膝OA患者では第1峰から第2峰にかけての内転モーメントが大きくなるが、足底板を装着する事でそれを6~10%程度減少できる(Shimada S, et al.2006)。また、例えば、足底板の傾斜角を5度にすると内転モーメントは6%減少し、10度の傾斜をつけると8%減少するとされ(図8)、傾斜角が大きいほど内転モーメントは減少するが、その分履き心地は悪くなる。また、傾斜角を後足部につけたものに比べ、指先まで傾斜をつけた全長型の方が第2峰での内転モーメントの減少が大きかったとの報告がある(Hinman RS, et al. 2008)との講演内容であった。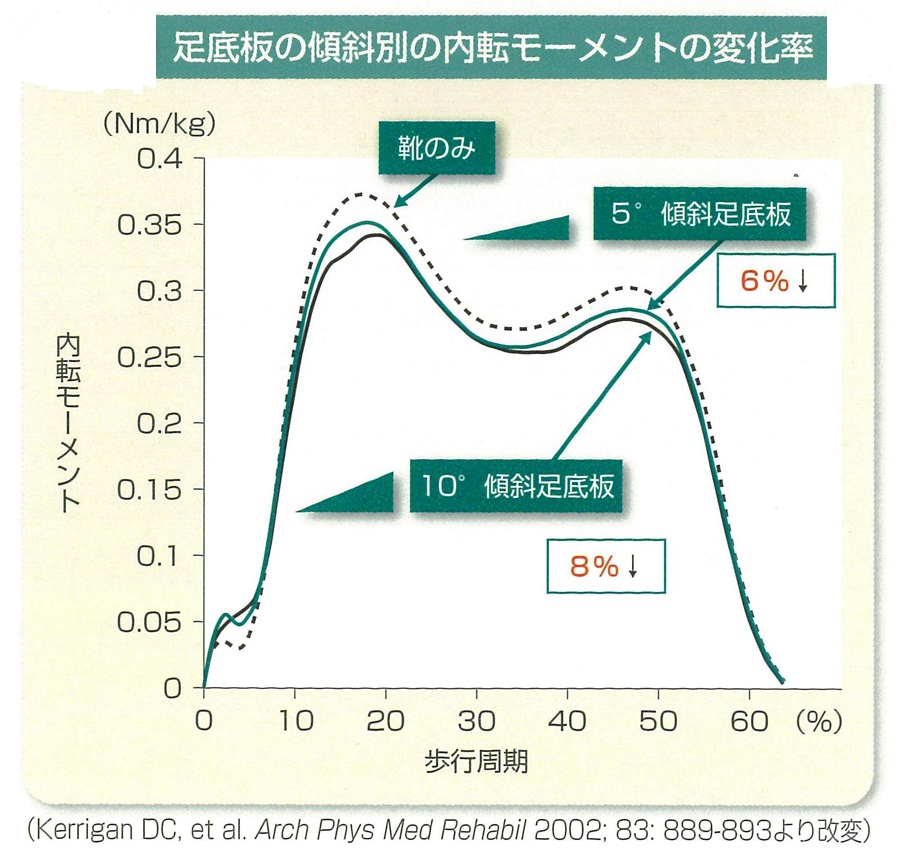
図8)【装具自らの存在価値を大いに語る:膝疾患保存療法//演者:井原秀俊氏】
第29回日本義肢装具学会学術大会ランチョンセミナー
アルケア発行//編集製作メディカルトリビューンより引用
同様の研究報告で、佐伯ら25)も、足底板の基礎的研究の中で足底板の厚み及び何処まで傾斜角をつけるのが効果的かを検証し、Lateral thrustを制動する効果を認めた足底板の厚さは7mm以上であったが、実際に使用が可能と思われる厚さは10mm以下であったとし、Lateral thrustを制動する効果を最も認めた足底板の形状は、前~後足部外側楔で前後方外側楔 内側アーチサポートも有効な形状であったと報告している。
これらの研究からも判る様に、膝関節OAに対する足底板療法は効果的であるが、その仕様によって効果は違うと検証されており、我々POも足(脚)だけを視るのではなく、しっかりと全身とその症状を確認して、効果的な足底装具製作を心がけたい。
Ⅱ.Screw-home 運動(Movement)
膝関節装具に移る前に、もう1点、“Screw-home 運動(Movement)の破綻 ” が変形性膝関節症において異常運動パターンで注目されている。26)
正常膝関節における特徴的な運動パターンとして、健常な膝関節では、屈曲30度付近から最大伸展位まで進展するにつれて大腿骨が脛骨に対して約10~20度内旋する27)。これは、完全伸展位での膝関節の安定性を保つためと考えられている。膝OAに見られる異常運動パターンとして、上記の破綻がおこるとされており、病期の進行に伴い膝の最終伸展時の脛骨に対する大腿骨の内旋の減少(平坦化)が生じて進行期の膝OAでは膝伸展に伴う大腿骨の外旋(逆Screw-home movement)がみられるようになる(15~20度)。28)
この様な報告から、靴底に踵部に回旋機能(トルクヒール)を有する靴を使用する事で、立脚初期~中期における下腿の外旋運動を誘発させ、より安定した歩行が得られるのではないかと様々検証されている。松尾ら29)は(株)ケイ・メディカルのDr歩人1(以下SHM靴と略す)を使用し、安定した歩行が得られ、また、外側楔状足底板を併用する事でVAS評価、歩行歩数・歩行時間においてよりよい効果が得られたと報告している。また、同様に日高30)は歩行時の足の床接触パターンからSHM靴装着時における大腿に対する下腿の回旋角度を検証し、膝OAの進行とScrew-home movement の関連やSHM靴を使用することで歩行状態の改善やQOLまで維持改善できる事が分かったと報告している。弊社でも、靴専門店(エイドセンター大阪/大阪市北区)や本社ショールーム(大東市)において、このSHM靴を取扱い販売しており、紹介しておく。(図9)
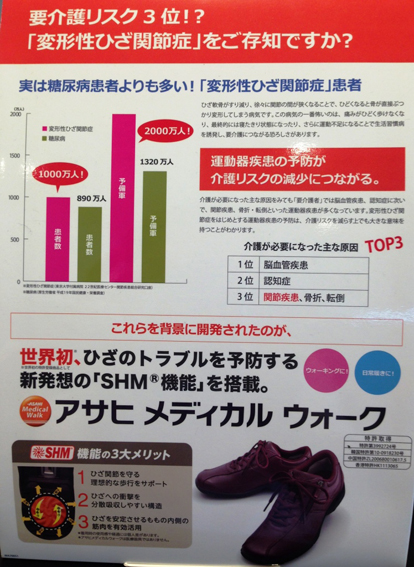
【図9-1 SHM靴 アサヒメディカルウォーク】

【図9-2SHM靴 アサヒメディカルウォーク】
Ⅲ.膝関節OAに対する膝装具療法
膝装具は、先に挙げた足底板療法とは違い、直接膝関節に装着することにより、その目的でもある、1.変形の軽度矯正と予防 2.関節の運動制限や固定3.関節運動の補助 ④免荷などが挙げられる。この4点は膝装具を使用する疾患の一般的な目的である。内側型膝関節OAに対しての膝装具の主な目的となると、内側関節面への圧縮ストレスの減少⇒「膝関節における“内反モーメント”(膝関節を内反させようとする力)の減少」が第一目的として挙げられる。膝装具は外反矯正力をいかに加えることができるかで内側膝関節面にかかるストレスを取り除くことができる。と同時に、膝関節OAにおける“Lateral thrust”現象(荷重時に膝関節が外側へシフトする)が挙げられ、疼痛の生態学的因子であり、同じく膝装具が如何に、このLateral thrustを減少できるかがその目的となる。
さて、その膝装具には「軟性装具」(図10・11)と「硬性装具」に分かれることは先に述べたが、軟性装具においては、お年寄りにも受け入れが良く、医師からも処方が出る装具の中でも特に多いものである。一つには硬性装具に比べて、嵩張らず、前開きのものは装着しやすく、適度に締め付けが可能で保温効果もあるということではないかと考える。軟性膝装具は市販のものでもたくさん在るように、また、疾患別に様々な軟性装具や軟性素材に硬性パーツを組み入れたものなど様々で、膝関節OA用軟性膝装具も各メーカーから開発されている。臨床現場でPOとして仕事をするうえで、その疾患の程度は患者自身も受け入れているのではないかと思われる方でも、いざ装具を装着するとなると少しでも嵩張るとまた、大腿部も大きく被るような長い装具となるとたちまち受け入れが悪くなる。硬性装具となるとそれはもっと顕著となり、継続して装着しなくなる、いわゆるドロップアウト状態となる事もあるが、その判断はやはり『痛み』の程度であるかもしれない。『痛み』は不思議なことではあるが、目視で、そして単純X線写真で大きく変形を呈していてもその「痛み」の程度が低い方と、逆に変形が強くない方でも「痛み」の程度が高い方がある。これは特に筆者などは膝関節OA患者と外反母趾患者において臨床の場面でよく出くわすことである。逆に、「痛み」が少しでも軽減される、完全に取れるとなると硬性装具であっても受け入れてくれる。膝の「痛み」に関しては、池本ら31)は膝OAの保存療法には、従来からの体重管理や運動療法も重要性は言うまでもないが、「痛み」において患者への心理介入、インフォームドコンセントの方法も痛み治療のポイントと考えられ、中でも破局的思考への介入、コーピングスキル(ストレスに対抗する技術)の向上は膝痛慢性化への予防にも重要であると述べている。
軟性膝装具は、上記のように受け入れは硬性装具より良く、手軽に使用できるが、その特性上支柱付といえども、安定性や矯正という点では硬性装具には及ばない。しかしながら、保温効果とその適度な締め付けにより、「関節固有感覚(proprioception)」「体性感覚(mechanoreceptor)」の機能が向上するなどの研究報告がされている。 Birminghamら32)は20例の膝OA患者を対象に関節位置覚と片脚立位での姿勢制御を膝装具の有無で比較し、その結果、わずかながらの位置覚が向上し、姿勢制御に関しては有意差がなかったと報告している。一方、健常者(男子大学生11名)に8週間にわたり膝装具を装着させたところ、筋力に変化はなかったものの内側広筋に著名な萎縮が生じ、姿勢制御の反応変化、関節固有感覚が低下したという報告33)もある。体性感覚や関節固有感覚の報告は「前十字靭帯損傷」の研究報告にはさらに多く報告されており、何らかの障害がおこると体の中の「感覚受容器」も障害され関節の位置覚が低下するのは間違いなさそうである。そういったことからもこれからも装具の有用性や有効性を証明するためにも我々POはただただ患者に装着するだけでなく、もっと産学連携による研究にも力を入れていくべきである。
装具療法は軟性・硬性とも現状では推奨gradeはBであり、エビデンスレベルは1である。下に軟性膝装具の数件の報告を記す。
・軽度から中等度の内反及び外反不安定性の患者における膝装具着用は、疼痛の軽減、安定性の改善と転倒リスクを減少することができる。34)
・膝サポーターを着用している患者のバランススコアは装具なしの患者より有意に改善した。35)
・膝OAに対する膝装具は薬物療法のみと比較すると、付加的な有益効果(WOMAC,MACTAR, function test)がある。また、膝OAに対する膝サポーターは薬物治療のみと比較すると付加的な有益効果(WOMAC,function test)がある。膝装具は膝サポーターより大きな効果(WOMAC,function test)がある。36)
・膝サポーターは膝関節痛を減少する可能性がある。膝装具は、OAの治療に推奨されるが、より質の高い臨床研究が必要である。37)
・軟性装具に外反矯正はできないが、除痛効果は認められる。38)
上記は理学療法ガイドラインからのもので確認できたものであるが、戸田ら39)は硬性膝装具においては様々な研究報告はあるが、軟性膝装具はOARSIのガイドラインではエビデンスレベルがⅠa、推奨度が76%と高い評価、また、AAOSではテーピングやサポーターに関しては「短期的な疼痛緩和を身体的機能に有効」、エビデンスレベル:Ⅱ、推奨grade:Bであるにもかかわらず、2010~2011に国際雑誌に掲載された論文で膝OAに対するサポーターに関する研究は皆無であり、研究が遅れていると述べている。
上記のことからも、膝関節OAに対する装具療法の中で足底板療法やこれから示す硬性膝装具に関する報告は比較的多くみられるが、軟性膝装具(いわゆるサポーター/支柱付も含めて)においては特に近年においてのエビデンスレベルの高い報告はない様である。
次に硬性膝装具についてであるが、膝関節OAに対する目的、「内反モーメントの減少」と「Lateral thrustの減少」という点では、上に挙げた軟性膝装具に比べて、その効果はその構造からも高く、数々の報告が挙げられている。
出家ら40)は、調査の中で、対象群(n=22)と装具群(n=16)を設定し、6か月経過した症例(各n=11, n=8)について3か月後と6か月後に評価を行ったところ、身体機能に関して装具装着による効果が認められた(F<1.17=6.418, p=0.021)。その後の検定では3か月後と6か月後では装具群が対象群よりも有意に身体機能スコアが高かった(各p<0.05)。これらのことから、短期的ではあるが装具により身体機能の維持効果が期待できる。(図12)
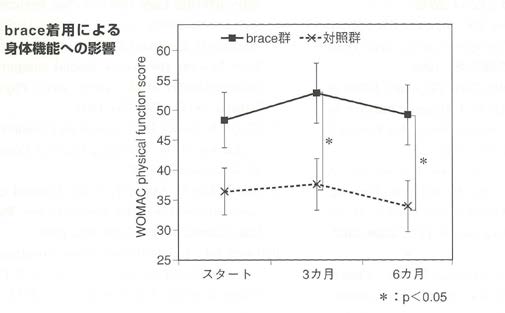
図12、変形性膝関節症に対する膝装具療法の最近の知見.関節外科:基礎と臨床,別冊より引用
同じ、報告の中で膝装具療法の問題点として、
1)装具がずれるなどのコンプライアンスを低下させる諸問題がある41)。
2)長期の使用で、皮膚刺激・機械的な問題・装具の不具合などが生じることもある42)。
3)最も重要な問題として、まれに肺塞栓による呼吸困難を呈する43)。とし、このため、装具による治療を行う際には、既往歴や潜在的な心血管疾患のリスクなど確認して慎重に処方を判断する必要がある。また、患者にコンプライアンスを維持してもらうために、使用法の適切な指導と身体的な変化に対応するために適宜装具を調整する必要があると述べている。
また、同じく、出家は2011年に第23回、日本運動器科学会のサテライトイブニングセミナーにおいて、『変形性膝関節症の装具療法としてのアプローチ』の中で、従来型の約半分に軽量化され、装着も簡素化されたオズール社の硬性膝装具(アンローダーワン)(図13)を装着した群と未装着の群の歩行分析を行ったところ、膝の関節可動域の制限に有意差は認められず、一方で膝関節内反角度は立脚期歩行周期17~23%,40~53%の間で、装着群で有意に減少した。また、最大内反モーメントと疼痛も有意に減少したと報告している。
様々な報告がある中で、特に硬性膝装具におけるものでは、効果の点で、有意に評価は高いがその反面、長期の使用がなかなか得られず、上記のような患者のコンプライアンスを維持させる対応が必要であるとの報告も多い。1、2点その他の関連する報告を上げておく。
・外反装具装着して、12か月後の治療効果はあるものの、外反装具群では41.7%の脱落者を認め、継続して装着する患者の割合が低い44)。
・膝サポーターは、保温の目的よりはバランスの改善効果が主である。外反ブレースは高価であることと継続率が低いという欠点がある45)。
上記の報告からも、今後我々POは装具装着後の患者のコンプライアンスを維持してもらうためにも、また、装着者がご高齢の方が多いことから、一度の説明だけでは中々理解を得ていないことも多く、まずは装着をPOが装着して見せた後に、必ずご本人の手による装着を試みていただき、外来であれば次回の診察時や入院時であれば次回の参院時に必ず訪れて再度確認をする。取扱説明書はもちろんのこと、分からないことがあればすぐに確認できるようにする。装着後のフォローをしっかりと行うことが必要不可欠であり、継続した装用をしっかりと行っていただくように心がけなければならないと痛切に感ずる。
この、硬性膝装具アンローダーワンがリニューアルし、そのシリーズで今回新たに発売された軽度の膝関節OA用のアンローダーフィット及び膝関節軟骨術後のリバウンドカートリッジの3点については次回にその仕様や適応疾患・使い方・効果などを改めて報告する。(図13)

【図13、リニューアルされた硬性膝装具(アンローダーワン)とアンローダーフィット及びリバウンドカートリッジ】
最後に、トピックとして、今回オットーボック・ジャパン(株式会社)より発売された、膝関節OAに対する短下肢装具(AFO/商品名:アジリウム)(図14)を紹介して、この項を終える。膝関節OAに対するAFOは今まで無いもので、欧州ではすでに発売されて、症例も重ねられていると聞いている。日本ではこの夏発売ということであるが、足底・足関節から下腿にかけて装用するもので、膝関節OAでのLateral thrustを制限するものである。実際の報告はまだないので、今後、足底板療法・膝装具などと併用して効果の検証をしていきたい。
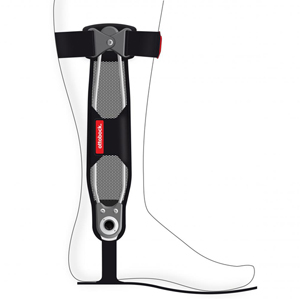
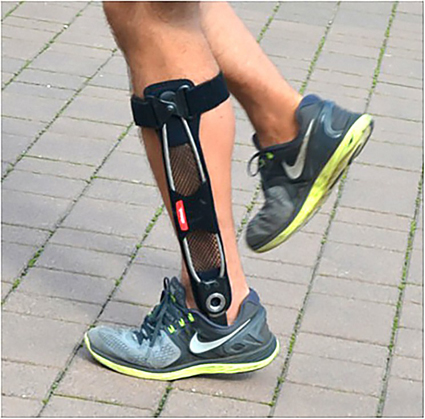
【図14、膝関節OA用AFO:アジリウム/オットーボック・ジャパン】

図10 パシフィックサプライHPより
図11 シグマックス装具パンフレットより
参考文献
1) 吉村典子:一般住民における運動器障害の疫学-大規模疫学調査 ROAD より.THE BONE 24:39-42, 2010.
2) 厚生労働省:平成19年度国民生活基礎調査の概況.
http://www.mhlw.go.jp/toukei/list/20-19-1.html
3) 村木重之,阿久根徹,岡 敬之・他:腰椎圧迫骨折は他の慢性疾患よりもQOLを低下させる-ROAD study-. オステオポローシス・ジャパン18:33-37,2010.
4) 中村耕三:超高齢社会とロコモティブシンドローム.日本整形外科学会誌(J.Jpn.Orthop.Assoc.) (2009) 82:1-2
5) Zhang W, Nugi G, Moskowitz RW, et al.: OARSI recommendations for the management of hip and knee osteoarthritis: Part Ⅲ: Changes in evidence following systematic cumulative update of research published through January 2009. Osteoarthritis Cartilage 18:476-499, 2010.
6) NICE knee osteoarthritis guidance:
http://guidence.nice.org.uk/CG59/NICEGuidence/pdf/English
7) AAOS Guideline on the Treatment of Osteoarthritis (OA) of the Knee
http://www.aaos.org/Research/guidelines/GuidelineOAKnee.asp
8) 古賀良生,他:Ⅰ疫学.小林晶 編,変形性膝関節症.東京,南江堂,1-13,1992
9) Loeser RF Jr : Rheum Dis Clin North Am 26: 547-567,2000
10) 内尾祐司:変形性膝関節症(膝OA)治療の重要性-保存的治療の有効性と課題-,オルソタイムズ2009年号春号外掲載
11) Moseley,J.B., O’Malley,K., Petersen,N.J.,etal.: A controlled trial of arthroscopic surgery for osteoarthritis of the knee. N Engl J Med.347 (2):81-88, 2002
12) 泉仁,阿漕孝治,池内昌彦:痛みからみた変形性膝関節症に対する手術療法の選択.Monthly Book Orthopaedics Vol29.No.3 膝の痛み-訴えにどう対応するか-81.2016
13) 泉仁,阿漕孝治,池内昌彦:痛みからみた変形性膝関節症に対する手術療法の選択.Monthly Book Orthopaedics Vol29.No.3 膝の痛み-訴えにどう対応するか-81-82.2016
14) 田代俊之,中山修一:高位脛骨骨切り術による膝OA患者のスポーツ復帰.JOSKAS.VOl41_966-971, 2016.
15) 泉仁,阿漕孝治,池内昌彦:痛みからみた変形性膝関節症に対する手術療法の選択.Monthly Book Orthopaedics Vol29.No.3 膝の痛み-訴えにどう対応するか-82.2016
16) Roberts, V. I., Esler, C. N., Harper, W.M. : A15-year follow-up study of 4606 primary total knee replacements. J Bone Joint Surg Br. 89(11): 1452-1456, 2007.
17) 赤木將男:単顆型人工膝関節置換術(UKA)の歴史と展望.関節外科.24:17-22,2005
18) 松田秀一:日本整形外科学会(京都):指定講演「変形性膝関節症の保存療法」,2016
19) 戸田佳孝,月村規子,槻浩司:変形性膝関節症の治療:装具療法の有効性と限界-2006-2010年の国際雑誌掲載論文からの考察-.Geriat Med48:329-336, 2010.
20) 清水新悟,花村浩克ら:足底挿板療法における対象疾患の特徴と有効性についての検討-第29回日本義肢装具学会誌:大会講演集29巻特別号-288,2013
21) 小村孝,津村暢宏,黒坂昌弘:内側型偏性晟膝関節症患者の歩行分析に関する研究,神戸大学医学部紀要,61(4):89-94,2001
22) RanaS. Hinman, Craig Payne, Ben R. Metcalf, Tim V. Wrigley, Kim L. Bennell : Lateral wedges in knee osteoarthritis: What are their immediate clinical and biomechanical effect and can these predict a three-month clinical outcome?.
23) 清水新悟,徳田康彦ら:変形性膝関節症の後足部回内外に対する足底板療法の検討,PTジャーナル,42(9):763-768,2008
24) 井原秀俊:装具自らの存在価値を大いに語る:膝疾患保存療法- 第29回日本義肢装具学会学術大会(2013.10.26)佐賀市文化会館 編集株式会社メディカルトリビューン 別冊
25) 佐伯和彦,前山彰,毛利正玄,吉村一朗:特集:変形性膝関節症の保存療法,足底板の基礎的研究,Monthly Book Orthopaedics.Vol25_No.6:59-68.2012.
26) 大森豪:変形性膝関節症の動態解析 49.CLINICIAN ’11 No.603
27) Ishii, Y., et al.: Three-dimensional kinematics of the human knee with intracortical pin fixation. Clin. Orthop., 343, 144-150(1997)
28) 古賀良生ら:変形性膝関節症の運動解析、関節外科16,327-333(1997)
29) 松尾宗明,日高滋紀:変形性膝関節症に対する踵部に回旋機能(トルクヒール)を有する靴の使用経験.第16回日本義肢装具士協会学術大会講演集.-136-137.2009,6,Vol.17
30) 日高滋紀:特集:変形性膝関節症の保存療法-変形性膝関節症患者に対するSHM靴の臨床評価Monthly Book Orthopaedics.Vol25_No.6:69-76.2012
31) 池本竜則,宮川博文:特集、膝の痛み-訴えにどう対応するか-.変形性膝関節症の保存療法:Monthly Book Orthopaedics.Vol29?No.3:61-69.2016
32) Birmingham TB, et al : Knee bracing for medial compartment osteoarthritis : effects on proprioception postural control. Rheumatology. 40(3):285-289, 2001.
33) 三輪恵,他:膝装具装着が下肢機能に及ぼす影響.日本義肢装具学会誌,7: 117-118, 1992.
34) Zhang W, Moskowitz RW, Nuki G, et al.: OARSI recommendations for the management of hip and knee osteoarthritis, Part II: OARSI evidence-based, expert consensus guidelines. Osteoarthritis and Cartilage 16: 137-162, 2008.
35) Chuang SH, Huang MH, Chen TW, et al.: Effect of knee sleeve on static and dynamic balance in patients with knee osteoarthritis. Kaohsiung J Med Sci. 23: 405-411, 2007.
36) Brouwer RW, Jakma TS, Verhagen AP, et al.: Braces and orthoses for treating osteoarthritis of the knee. Cochrane Database Syst Rev 25: CD004020, 2005.
37) Rannou F, Poiraudeau S, Beaudreuil J: Role of bracing in the management of knee osteoarthritis. Curr Opin Rheumatol 22: 218-222, 2010.
38) Beaudre et al. Joint Bone Spine, 2009
39) 戸田佳孝,月村規子:特集、変形性膝関節症の保存療法-装具療法の有効性とエビデンス(2011~2011年)-患者の理解度も含めて- Monthly Book Orthopaedics.Vol25_No.6:53-58.2012.
40) 出家正隆,鳥山実,島田昇,志田原啓江,越智光夫.:変形性膝関節症に対する膝装具療法の最近の知見.関節外科:基礎と臨床,別冊.Vol.29 No.9, 57-62, 2010.
41) Finger S, Paulos LE : Clinical and biomechanical evaluation of the unloading brace. J Knee Surg, 15(3) : 155-159, 2002.
42) Liu K, Lao L, Asami T, et al : Clinical care of osteoarthritic knee with knee orthoses. Fukuoka Igaku Zasshi,89(10) : 298-302, 1998.
43) Giori NJ : Load-shifting brace treatment for osteoarthritis of the knee : a minimum 2 1/2-year follow-up study. J Rehabil Res Dev, 41(2) : 187-194, 2004.
45) Brouwer RW, van Raaij TM, Verhaar JA, et al.: Brace treatment for osteoarthritis of the knee: a prospective randomized multi-centre trial. Osteoarthritis Cartilage 14: 777-783, 2006.
46) 戸田佳孝,月村規子,槻 浩司:変形性膝関節症の治療:装具療法の有効性と限界‐ 2006-2010 年の国際雑誌掲載論文からの考察‐.Geriat Med 48:329-336,2010.
関連情報
© 2017 Pacific Supply Co.,Ltd.
コンテンツの無断使用・転載を禁じます。
対応ブラウザ : Internet Explorer 10以上 、FireFox,Chrome最新版 、iOS 10以上・Android 4.4以上標準ブラウザ